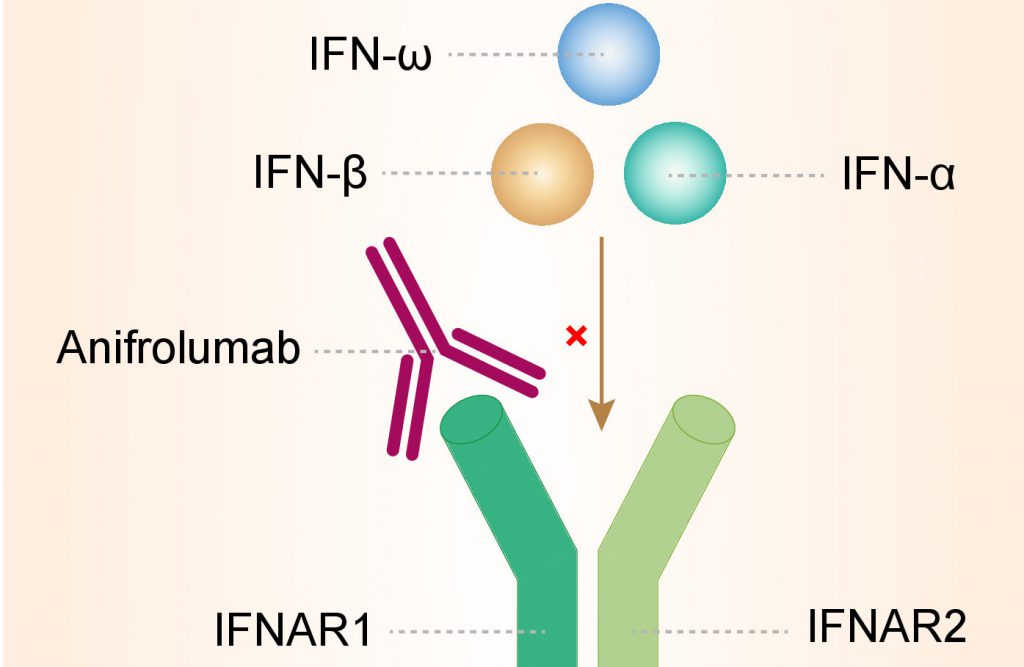
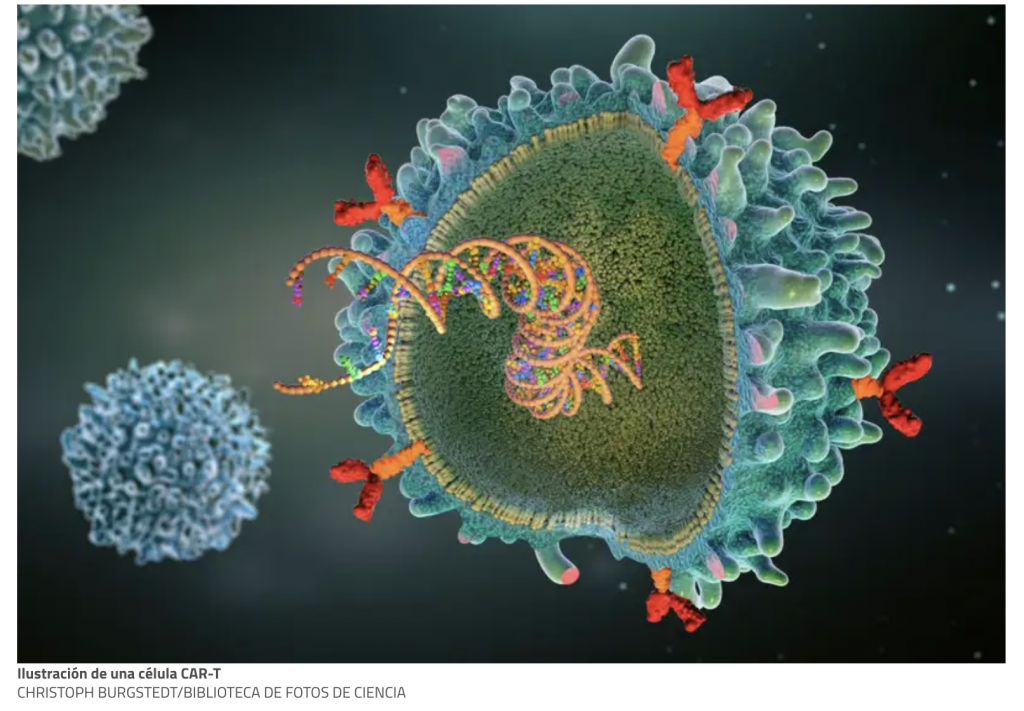
Disponible el primer informe InnovaTSER
Todas las especialidades médicas buscan continuamente fármacos más eficaces y seguros. Este encomiable afán por controlar la enfermedad empuja a las empresas farmacéuticas a una continua innovación que se traduce en la generación de fármacos con mecanismos de acción más complejos y dirigidos hacia dianas terapéuticas específicas. En este escenario, con frecuencia, nuevos productos salen al […]
Disponible el primer informe InnovaTSER Leer más »